本文是一篇临床医学论文,本研究发现骨生化标志物PINP、β-CTX和生化指标HCY可以预测骨转换异常的严重程度,并作为临床评估骨转换相关疾病的重要参考指标。PINP其浓度变化反应合成的I型胶原的变化,降低提示I型胶原合成速率减慢,骨形成减慢。
材料与方法
1.研究对象
选择2020年12月-2021年12月在佳木斯大学附属第一医院肾内科住院并确诊为2型糖尿病肾病的患者90例,并将其纳入研究,本实验研究已通过佳木斯大学伦理委员会批准。
1.1入选标准:
(1)年龄50-70岁的绝经后女性和男性患者。(2)入组标准符合2型糖尿病及糖尿病肾病的诊断标准。(3)临床资料完整,患者均签署知情同意书并积极配合。
1.2排除标准:
(1)1型糖尿病、妊娠期糖尿病及其他特殊类型糖尿病患者。(2)原发性骨质疏松症以及其他内分泌疾病、自身免疫性疾病,有骨质疏松家族史者。(3)既往患有诱发骨质疏松的疾病:如慢性肝功能损伤,肿瘤疾病等。(4)半年内服用过糖皮质激素等影响骨代谢的药物史。(5)合并其他原发性及继发性肾脏疾病、泌尿系肿瘤及结石,服用过可导致肾功能损害的肾毒性药物者。(6)患有精神疾病不能配合者。
...................................
2.实验耗材:
2.1主要试剂
1.人I型前胶原氨基端肽(PINP)试剂盒
2.人I型胶原交联羧基末端肽(β-CTX)试剂盒
临床医学论文参考
....................................
结果
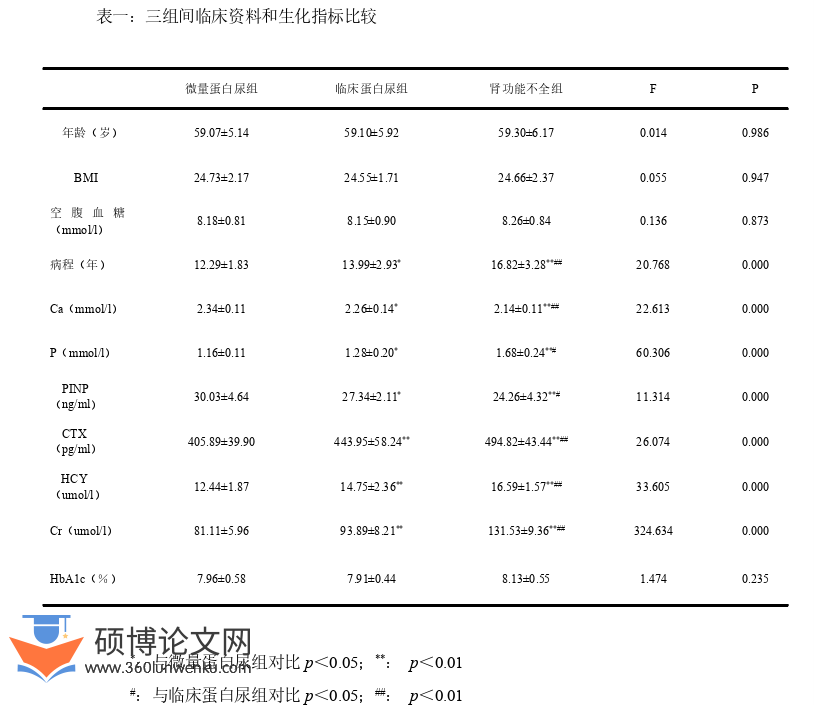
一、三组的临床资料及生化指标的比较
(1)临床资料:
微量蛋白尿组、临床蛋白尿组、肾功能不全组中,年龄、BMI、空腹血糖没有显著差异,无统计学意义(p>0.05);病程在随着三组分期逐渐升高,有统计学意义(p<0.05)。
(2)实验室指标:
血清PINP水平在三组中逐渐降低,微量蛋白尿组(30.03±4.64)ng/ml,临床蛋白尿(27.34±2.11)ng/ml,肾功能不全组(24.26±4.32)ng/ml,(p<0.05);血清β-CTX水平在三组中依次升高,微量蛋白尿组(405.89±39.90)pg/ml,临床蛋白尿(443.95±58.24)pg/ml,肾功能不全组(494.82±43.44)pg/ml,(p<0.05);
(3)生化指标:
肾功能不全组与临床蛋白尿组相比,临床蛋白尿组与微量蛋白尿组相比,HCY、P升高,(p<0.05);Ca降低,(p<0.05)。Cr在三组中逐渐升高,微量蛋白尿组<临床蛋白尿组<肾功能不全组,(p<0.05);HbA 1c没有显著差异,(p>0.05)见表一。
临床医学论文怎么写
..................................
3研究方法
3.1基本资料收集:采用我院自制临床调查表,包括一般资料(姓名、性别、年龄)、体格检查(脉搏、血压、身高、体重、体重指数(BMI)等)、个人史(吸烟史、饮酒史、体重变化情况)、现病史(糖尿病病程、用药情况)、既往病史、家族史等基本信息,筛选符合试验要求的对象,并予以记录。
3.2检测指标及方法
3.2.1一般血、尿及生化指标:各组受试者均禁食水8小时以上,于第二日晨起空腹采取肘静脉血,于我院检验科进行相关生化检测。需观察的检测指标有HbA1c、Cr、Ca、P、HCY;另采5ml全血,室温下血液自然凝固10-20分钟,离心机3000rpm离心10分钟左右,取上清液储存于-80℃冰箱备用,如出现沉淀,应再次离心,用于测定血清PINP、β-CTX值。晨尿留取尿液即刻送至实验室,检测尿白蛋白/肌酐比值(ACR)。
3.2.2骨密度测定:应用我院双能X线骨密度仪,以T值(T-score)表示,T>=-1.0为骨量正常,-2.5<T<-1.0为低骨量,T<=-2.5为骨质疏松。选取受试者腰椎前后位测定:病人仰卧于检查床上,抬高下肢放置于自制的腰椎检查垫上,选取L1-L4腰椎前后位检测。选取受试者左侧股骨头进行测定:病人仰卧于检查床上,下肢伸直,内收内旋,双足固定于特制的股骨检查装置上,选取左侧股骨头的股骨颈进行测量。获取左侧股骨头骨密度T值、腰椎1-4骨密度T值,以及股骨颈、腰椎L1-L4骨矿面密度(bonemineral density,BMD,g/cm2)。
...............................
六、结果........................23
七、讨论...........................27
八、结论....................31
讨论
目前,人口老龄化现象十分严重,并且变得越来越明显。受遗传因素、生活条件和饮食结构不同的影响,1型糖尿病和2型糖尿病(DM)的发病率居高不下。大量数据表明,糖尿病已经严重影响我们的生活,2型糖尿病病人群体逐渐扩大,人数已超过4000万,其中大多数年龄在50-70岁之间。无论患者血糖控制情况如何,2型糖尿病病程超过10年都会显著增加骨折的风险。一般来说2型糖尿病病程延长会对骨代谢产生负面影响,尤其是患有糖尿病未得到诊断和未给予有效治疗的患者。亚克波等人研究发现,微血管疾病与骨结构以及骨折风险之间存在密切关联,糖尿病患者极易出现视网膜病变或肾脏病变[107]。所以,我们应该给予患有糖尿病合并其他并发症的患者或者病程较长的2型糖尿病肾病患者高度关注。
蛋白尿是早期糖尿病微血管病变的典型症状,24小时尿蛋白定量是一种估计尿蛋白排泄量可靠的筛查方法,它准确、方便、稳定,已在临床上广泛应用。日拉玛等人报告称白蛋白-肌酐比值(ACR)与女性股骨颈和腰椎BMD呈负相关。另一项来自挪威的随访调查表明,ACR是与2型糖尿病患者非椎体骨折主要风险因素[108]。
目前公认的加速糖尿病进展的危险因素主要有糖尿病病程、高血糖、尿白蛋白排泄率等,这些都会增高骨折风险。然而在本研究中发现,随着糖尿病患者肾功能逐渐下降,体内许多细胞因子,如PINP、β-CTX、HCY水平异常,这些细胞因子直接或间接增强骨和骨骼的吸收,形成破骨细胞。本研究发现PINP、β-CTX、HCY与慢性肾脏疾病和糖尿病肾病严重程度相关,同时也是骨质疏松症的主要危险因素。本文研究了各个危险因素与骨密度的关系,来预测其与骨质疏松发生的可能性。
...................................
结论
1.随着糖尿病肾病进展,PINP水平呈逐渐下降,β-CTX及HCY水平呈逐渐升高。提示PINP、β-CTX、HCY水平可在一定程度上反映糖尿病肾病病情严重程度。
2.随着糖尿病肾病病情的发展,三组腰椎及股骨骨密度呈逐渐下降趋势。骨代谢标志物PINP与骨密度呈正相关,β-CTX、HCY与骨密度呈负相关,提示PINP、β-CTX、HCY可以作为糖尿病肾病合并骨质疏松患者的早期预测因子,为糖尿病肾病合并骨质疏松患者的临床诊治提供新思路。
参考文献(略)
