第1章 引 言
弥漫性泛细支气管炎(DPB)是一种病因尚不明确、病变广泛累及双肺呼吸性细支气管及终末气道的慢性非特异性炎症性疾病[1],常起病隐匿,临床表现多为咳嗽、咳痰、劳力性呼吸困难,发作无明显季节性,合并感染时可出现发热、咳黄色痰等急性感染的症状,多伴有慢性副鼻窦炎病史或既往史。目前国际上关于弥漫性泛细支气管炎的病例报道以日本居多,1969年日本的学者本间、山中[2]等最先提出弥漫性泛细支气管炎(DPB)这一概念,随后英国、意大利、美国等国家陆续出现相关病例报道,弥漫性泛细支气管炎成为国际上公认的新病种。有研究表明弥漫性泛细支气管炎与吸入有害气体、遗传因素、免疫功能异常等相关,与吸烟史无明显相关性,长期气道慢性炎症刺激,病情进行性进展,细支气管管壁肉芽组织及瘢痕形成,致管壁增厚、管腔狭窄或闭塞,进一步在并发广泛细支气管扩张基础上反复继发感染,呼吸生理功能障碍,合并低氧血症,最终出现呼吸衰竭。典型的胸部CT表现为两肺沿支气管血管束分布的弥漫性小结节高密度影,多伴有“树芽征”、结节呈“戒指征”或“双轨征”等细支气管扩张的现象。与慢性阻塞性肺疾病(COPD)不同的是弥漫性泛细支气管炎患者早期即可出现阻塞性通气功能障碍,而肺通气及其弥散功能可正常。日本病例报道显示多数弥漫性泛细支气管炎患者血清冷凝集试验阳性(滴度≥1:64)。由于弥漫性泛细支气管炎临床表现无明显特异性,加之我国病例报道较少,尚无符合中国人的诊断标准,现我国主要参考日本厚生省制定的弥漫性泛细支气管炎的诊断标准,治疗上以十四、十五元环大环内酯类抗生素为主,止咳、化痰、平喘等对症支持治疗为辅,自1985年红霉素应用治疗弥漫性泛细支气管炎以后,其5年生存率明显提高。目前我国关于本病的病例报道不多,临床医生对此病认识不足,误诊率、漏诊率较高[3],明确诊断前常被误诊为慢性阻塞性肺疾病、支气管扩张症、支气管哮喘等呼吸系统常见疾病,使患者失去早期有效治疗的机会,预后欠佳,目前加强医学工作者对弥漫性泛细支气管炎的认识,提高诊治水平,降低误诊率及漏诊率是亟待解决的问题。
.........
第2章 资料与方法
现回顾性分析2009年10月-2016年10月就诊于吉林大学中日联谊医院呼吸科的24例弥漫性泛细支气管炎患者的临床资料,疾病的临床诊断均符合日本厚生省1998年第二次修订的临床诊断标准[4],对其临床特点、实验室检查、影像学表现、病理特点、诊疗方案进行总结、探讨,提高医务工作者对弥漫性泛细支气管炎的认知水平,提高诊断准确率,改善患者的生活质量及预后。统计学处理采用SPSS17.0统计软件,正态分布的计量资料数据用x士s表示,计数资料用例数和构成比描述。
.......
第3章 结 果
3.1 一般资料收集
2009年10月-2016年10月就诊于吉林大学中日联谊医院呼吸科的24例经临床诊断的弥漫性泛细支气管炎患者的临床资料,其中男性15例(15/24,62.5%),女性9例,(9/24,37.5%),年龄35-78岁,平均年龄58.0岁,病史最短2个月,最长35年,平均11.7年。具有吸烟史者6例(6/24,25.0%),19例(19/24,79.2%)患者经鼻窦CT明确存在慢性副鼻窦炎或既往史,24例患者均经临床证实,其中4例患者经纤维支气管镜病理活检证实符合弥漫性泛细支气管炎的病理表现。
........
3.2 临床表现
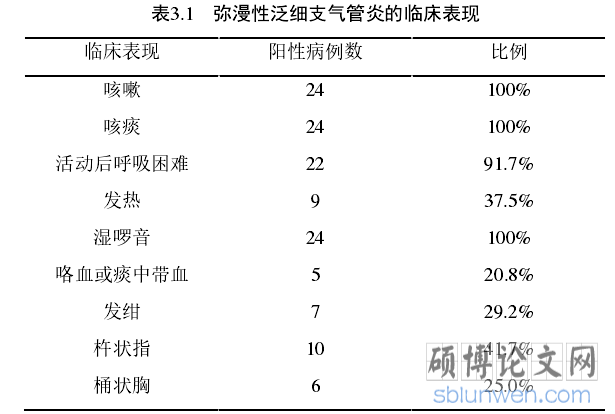
本组病例均有慢性咳嗽、咳痰等表现,早期以咳嗽、咳痰为主要表现,疾病迁延进展后期可出现劳力性气促,疾病早期至出现严重的呼吸困难的病程可长达20年,本组病例中22例(91.7%)存在活动后呼吸困难,继发感染时可出现发热(9/24,37.5%)、肺部听诊湿啰音(24/24,100%),合并支气管扩张可见咯血或痰中带血(5/24,20.8%)、发绀(7/24,29.2%),长期慢性炎症刺激病情进展导致机体慢性缺氧出现杵状指(10/24,41.7%)、桶状胸(6/24,25.0%)。(见表3.1)
........
第3章 结 果 ..........4
3.1 一般资料 ........4
3.2 临床表现 ........4
3.3 实验室检查 ....5
3.4 胸部CT表现...........6
3.5 病理、生理变化 ....7
3.6 治疗及预后 ....8
第4章 讨 论 ..........9
第5章 结 论 ........16
第4章 讨 论
日本学者Yamanaka等[9]1969年首次报道弥漫性泛细支气管炎,此后本病逐渐被临床工作者关注。弥漫性泛细支气管炎在东方亚洲人如日本、中国、韩国发病率较高,美洲、欧洲等也有少数病例报道,而近些年来西方研究者报道的弥漫性泛细支气管炎病例中非东亚人如西班牙人、白种人、非裔美国人[10-13]等所占比例越来越多,故不排除弥漫性泛细支气管炎为一种全球范围性疾病的可能。我国由Hu[14]等于1996年首次报道,近些年来,我国有关弥漫性泛细支气管炎的病例报道不断出现,可见全球医学工作者对此病的认知程度日渐提高,诊断准确性也逐渐改善。本组病例24例患者中男性15例,女性9例,男女比例1.67:1,病史最短2个月,最长35年,平均11.7年,提示病程迁延、男女比例无明显差异,但多数病例报道示男性占优势,目前尚无大规模统计学数据明确证实本病的性别差异性。弥漫性泛细支气管炎的病因复杂,目前全球文献报道多数认为本病具有种族差异性,相关资料描述弥漫性泛细支气管炎的主要遗传基因成分是人类白细胞抗原(HLA)[15],日本Sugiyama[16]等学者证实人类白细胞抗原HLA-B54在日本人中阳性检出率高达63.2%,此基因为蒙古系人种所特有,主要分布于日本人、中国人、朝鲜人及少数犹太人[17]。Park[18]等学者在研究韩国弥漫性泛细支气管炎患病人群基因易感性时发现HLA-A11的阳性检出率高达53.3%,由此认为韩国人中DPB的发病与HLA-A11有显著相关性。故中国人是DPB的好发人群这一点是毋庸置疑的。相关研究报道DPB亦合并胸腺瘤术后[19-20]、原发性纤毛不动综合征[21]、类风湿性关节炎[22]等疾病。我国目前报道的DPB患者临床资料显示,痰培养结果中50%~60%提示有铜绿假单胞菌感染[23-24] ,而弥漫性泛细支气管炎疾病晚期铜绿假单胞菌检出率可增加至82%。本组病例显示痰培养中57.9%出现铜绿假单胞菌感染,与我国现存的文献报道相一致。相关文献报道铜绿假单胞菌感染参与弥漫性泛细支气管炎的病情进展,甚至可诱导DPB的发生[25]。

..........
结 论
目前我国主要参考日本厚生省1998年第二次修订的诊断标准[4]:包括必须项目和参考项目。必须项目有:①持续性咳嗽、咳痰及活动后气促;②合并慢性副鼻窦炎或既往史;③胸部X线示双肺弥漫颗粒状结节状阴影或胸部CT见两肺呈弥漫性小叶中心性颗粒样结节状阴影。参考项目有:①肺部听诊断续性湿啰音;② FEV1/FVC<70%以及PaO2<80mmHg;③血清冷凝集试验效价增高(>64倍)。确诊:符合必须项目①、② 、③加上参考项目中的2项以上;一般诊断需符合必须项目①、②、③;可疑诊断病例符合必须项目①、②。弥漫性泛细支气管炎起病隐匿,疾病早期以慢性咳嗽、咳痰为主要临床表现,病程延长、病情慢性迁延加重出现劳力性呼吸困难,此阶段可维持几年至几十年不等,本组病例所有患者均有咳嗽、咳痰症状,37.5%患者继发感染出现发热等急性感染症状,所有患者肺部听诊均可闻及湿性啰音,本组病例中20.8%出现咯血或痰中带血,多由于弥漫性泛细支气管炎疾病进展后期合并支气管扩张所致。29.2%可见发绀、41.7%出现杵状指、25.0%有桶状胸,多由于疾病慢性进展、反复继发感染等使机体肺功能下降、长期慢性缺氧。呼吸系统纤维支气管镜取肺组织活检应用率较高,但关于弥漫性泛细支气管炎的诊断,目前认为纤维支气管镜所取得的肺组织较小,能取到呼吸性细支气管肺组织的可能性降低,活检结果并不能客观反映病变全貌,而胸腔镜肺活检满足了这一点,取到肺组织面积较大,有助于疾病的诊断,但鉴于创伤大,技术难以开展,本组病例中4例患者行纤维支气管镜取肺组织活检示细支气管管壁全层及其周围组织可见大量淋巴细胞、浆细胞浸润及泡沫细胞聚集,故病理结果不能作为诊断项目。
..........
参考文献(略)
