第 1 章 绪 论
喉癌的发病率各地统计结果不同,总体趋势是北方高于南方,是头颈部常见的恶性肿瘤之一[1]。近年来喉部恶性肿瘤的发生率呈明显增长趋势,其中病理上 96%-98%为喉鳞状细胞癌[1],其病因不明确,可能与吸烟、饮酒、病毒感染、环境因素、微量元素缺乏、放射线、性激素有关。随着诊断技术的改进及患者就医意识增强,喉癌早期发现率明显提高。喉癌是严重影响患者健康及生活质量的疾病。因此合理的治疗方案显得极为重要。喉癌的治疗方法有手术、放疗、化疗、免疫治疗等。其中手术治疗是主要的治疗方案。随着术前检查的完善及喉显微外科进一步发展,喉癌手术方式选择正发生明显的变化。随着对喉的胚胎学、解剖学及病理学的研究发现和多年临床实践证实彻底切除肿瘤,保留正常喉部组织、功能的部分喉切除术的效果不亚于全喉切除术[2],且全喉手术切除组织粘膜多,术后患者生存质量差,感染的发生率明显提高。因此近年来喉癌术式选择遵循着治愈肿瘤的同时,尽量保留和重建喉功能,治疗肿瘤同时保证患者生存质量的原则[2]。
喉癌术后最常见并发症是感染,多发生于术后 2-10 天,包括气管瘘口感染、颈深部感染及咽瘘,是增加患者经济及心理负担,导致住院时间延长、影响医患关系的主要原因。随着对术前患者自身状态和肿瘤的全面评估、手术室无菌技术提高、生物制药发展、术后护理细致入微,喉癌患者的术后感染发生率有所降低,但是仍不能完全避免,如何进一步减少喉癌术后感染的发生率是所有耳鼻喉医生面临一个重要课题。我们通过对以往临床经验的总结和现在先进的技术的应用,加强围手术期患者的管理、术中无菌技术及术后预防感染的措施,有助于降低术后感染的发生率。本文旨在通过喉癌术后感染的相关因素分析,了解术后感染发生的高危因素,针对其提出对应的预防感染的建议,目的是减少术后感染、尽可能缩短住院时长,改善患者的生活质量。
........
第 2 章 综 述喉癌术后感染的相关因素分析
喉癌是耳鼻咽喉头颈外科常见的恶性肿瘤,一般发病年龄 40-60 岁,男性多于女性,约为 7-10:1[1]。发病率有逐渐增多及年轻化的趋势,治疗方式以手术治疗为主的综合性治疗。术后并发症常见的是颈深部感染,包括无咽瘘型颈深部感染和咽瘘型颈深部感染[3]。如何降低术后感染发生率是每个耳鼻喉科医生面临难题。
2.1 感染的预防
多数喉癌患者入院时合并糖尿病、高血压、冠心病、慢性支气管炎等基础疾病或既往行全身其他部位手术治疗如甲状腺手术或垂体瘤手术等,术前应详细询问患者及家属病史,充分重视,积极改善基础疾病,保证机体在围手术期相对稳定的状态。其中研究最多的是糖尿病对于术后感染的影响。糖尿病患者在整个围手术期均处于应激状态,术后并发症及死亡率较无糖尿病患者上升 50%[4]。Joseph T.king 等研究表明,各类外科手术患者合并糖尿病于术前血糖控制平稳和术后 24 小时内空腹血糖是否控制低于 8.3mmol/L 与术后患者感染有统计学意义[5]。研究其原因为手术应激使机体神经内分泌系统紊乱,影响胰岛素作用。同时体内高血糖水平,有利于细菌繁殖。因此围手术期血糖值需控制在相对稳定的水平,既要保证患者手术应激及术后的能量需求,同时避免血糖过高减少蛋白质分解,引起术后感染。考虑到多数糖尿病患者因胰岛素分泌和(或)作用缺陷所致,糖尿病病因及发病机制未完全明晰,所以治疗上强调早期、长期、积极治疗,并具有个体化治疗措施,对于糖尿病患者根据每日监测血糖值,个体化综合调整血糖水平。同时要避免低血糖发生。对于合并有冠心病、高血压等心血管疾病患者做好术前评估,详细询问病史、平时血压控制情况,口服药物成份及剂量,有无合并其他并发症,对于这类患者需联合血压监测、心肌损伤标志物、心电图、心脏超声、24 小时动态心电等检查方式,明确心血管系统状态,如有心肌缺血等必要时给予药物治疗,改善心功能,控制血压,如情况不理想可延期手术[6]。对于围手术期患者的降压目标,每个患者需结合全身状态,个体化综合评估降压,维持在适当水平,不要求降至正常水平才可进行手术[6]。喉癌患者多有吸烟饮酒史,合并慢性支气管炎,急性呼吸系统感染。应评估肺功能,能否耐受手术应激,鼓励患者呼吸训练,必要时药物雾化吸入净化呼吸道,减少术后肺部并发症。部分喉癌患者曾多年前行其他脏器手术,如阑尾炎切除术、疝修补术、剖腹产手术、甲状腺切除术、垂体瘤切除术等,应重点注意甲状腺手术及垂体瘤手术等影响全身激素水平变化,准确评估患者当时状态,必要时药物协助诊治。
..........
2.2 感染的治疗
喉癌术后感染大多发生于术后 4-17 天,咽瘘发生于术后 9-21 天[26],一般术后感染通过常规局部换药可以治愈,少数感染控制不及时,可发展为咽瘘,增加患者的住院时长。患者出现发热,手术切口部位有红肿热痛表现,或患者术后精神欠佳,饮食及睡眠差时,在每日手术切口换药时注意切口部位有无感染的发生。一旦发现手术切口感染,评估感染的范围,立即对感染分泌物进行微生物培养,并根据结果选择敏感抗生素;其次补充白蛋白、脂肪乳及多种氨基酸、维生素等,提高机体免疫力,促进感染部位愈合;合并如糖尿病、甲状腺功能障碍及肝肾功能疾患时,应积极对症治疗[27]。如果感染迁延不愈,应适当延长鼻饲时间,避免进一步感染。局部换药是处理术后感染的主要方法,大部分术后切口感染经过多次换药后,促进局部创面生长出新鲜肉芽组织,使腔隙封闭愈合。咽瘘患者在换药时去除窦道内的坏死组织,刮出新鲜创面,双氧水和敏感的抗生素溶液、生理盐水冲洗瘘腔,放置碘仿纱条后加压包扎[28],并嘱患者尽量避免吞咽,减少唾液在喉腔内潴留。当窦道内分泌物减少后,瘘腔内生理盐水冲洗干净后可填入高渗溶液纱条,刺激肉芽组织生长,最后使瘘腔逐步闭合。
.........
第 3 章 资料与方法.........9
3.1 临床资料 ....... 9
3.1.1 研究对象.......... 9
3.1.2 感染的诊断标准 ..... 9
3.1.3 资料统计.......... 9
3.2 喉部手术方法[1].......... 10
3.2.1 喉微创手术 ........... 10
3.2.2 喉部分切除术 ....... 10
3.2.3 全喉切除术 ......... 10
3.3 统计学方法 ......... 11
第 4 章 结 果...........12
4.1 感染的发生率 ..... 12
4.2 影响术后感染的单因素分析 ..... 12
4.3 影响术后感染的多因素分析 ..... 15
4.4 术后感染导致住院时间明显延长 ....... 17
4.5 术后感染与临床分期的关系 ..... 17
第 5 章 讨 论...........19
5.1 一般状态与感染的关系 ..... 19
5.2 肿瘤分型与感染的关系 ..... 20
5.3 临床分期与术后感染的关系 ..... 20
5.4 术前放疗与感染的关系 ..... 21
5.5 术前气切与感染的关系 ..... 21
5.6 喉癌术式与感染的关系 ..... 22
5.7 术后出血、微生物、迟发性咽瘘分析..... 22
5.8 复发与感染的关系 ..... 23
第 5 章 讨 论
感染是喉术后常见并发症之一,发生于喉切除术后早期,少数发生于放化疗之后,感染中咽瘘是增加患者心理及经济负担,导致医患矛盾加深的主要原因。其发生与术前、术中、术后多重因素相关[32]。感染包括颈深部感染(无咽瘘)组和颈深部感染(含咽瘘)组,颈深部感染顾名思义指切口内部化脓感染,但未与咽喉腔相通,如果处理不当或不能及时控制可能发展至咽瘘。咽瘘是指唾液贮积于皮下或切口下组织,形成脓腔破溃至皮肤或切口缘,使下咽、食管腔与皮肤相通成窦道,唾液或食物经此向皮肤外溢出,形成皮肤瘘[33]。本文对 20 项单因素回顾性分析,并进一步将单因素分析有统计学意义的变量作为因变量,术后感染(颈深部感染不含咽瘘及咽瘘)作为自变量,进一步探讨影响喉切除术后感染发生的因素。
5.1 一般状态与感染的关系
随着生活水平的提高及诊疗技术的发展,人民的生活质量提高及寿命逐渐延长,喉癌与其他疾病一样,40 岁-60 岁的老年人多发,本组年龄范围 36 岁到 87 岁,平均年龄(60.08±8.69),同时有向年轻化发展趋势。有报导指出老年人喉癌术后感染的发生几率更大[34],其原因是老年人的生理机能随着年龄的增长而逐渐退化,可能同时合并有心脑血管疾病、肝脏疾病、肺部疾病等全身,特别是当癌肿侵及范围大,手术应激使神经内分泌系统紊乱,释放多种代谢激素,直接或间接影响胰岛功能,导致术后血糖水平上下波动。有研究表明当血糖值>11.1mmol/ L 时,切口愈合时间延长[35];考虑由于细菌在高糖状态下容易繁殖,并且可影响白细胞趋化性、调理素和吞噬作用[37],所以增加了术后感染的几率,同时术后患者免疫力较术前明显下降,增加了各脏器的负担。本组资料显示是否合并有糖尿病、其他基础疾病及年龄对于术后感染无相关性(P>0.05)。分析原因可能与术前积极改善患者基础疾病,术中手术技巧及设备进步,术后抗生素升级、改良,无菌技术发展有关。
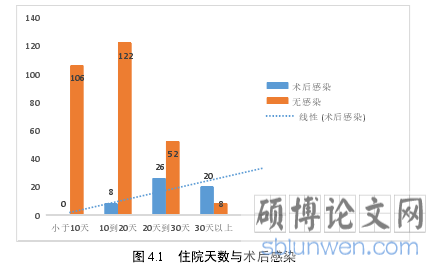

..........
结 论
(1)肿瘤分期中,以声门型喉癌为标准,声门上型喉癌和喉癌复发或贯声门型术后感染风险分别增加了 1.090 和 2.393 倍。
(2)喉切除术方式相对于采取全喉切除术,部分喉切除的患者发生术后感染的风险较低。
(3)在单因素分析中是否术前气管切开、颈部淋巴结清扫、留置引流管、手术时间长短、术后出血是喉癌术后感染的影响因素。
(4)安全缘阳性与否的患者术后感染发生风险并无明显差异。
..........
参考文献(略)
