本文是一篇护理论文,本研究以AL影响因素的定量研究和理论研究为支撑,展开纵向调查,将妊娠不同时期危险因素与AL相关生理指标结合,为临床实践和未来研究提供新思路。
第一章 前言
1不良妊娠是严重的公共卫生问题
随着2016年全面两孩政策实施后,我国出生人口持续保持高位,高龄高危孕产妇增加,妊娠合并症、并发症,如子痫前期、早产和低出生体重等风险增高,满足新增生育服务需求、保障母婴安全的形势较为严峻[1]。据统计,作为妊娠期的一种严重并发症的子痫前期,全球发病率为2%~8%,我国为2%~6%[2]。我国早产发生率约7%,低出生体重发生率约为4.9%,三分之二的低出生体重与早产同时发生[3]。这些不良妊娠结局给孕妇带来危险并会增加新生儿的发病和死亡风险[4, 5]。一项系统回顾和荟萃分析表明,出生体重还与各种原因引起的成人死亡率与心血管疾病死亡率呈较强的负相关[6]。因此,加强孕产妇妊娠风险评估,及早发现影响母婴健康的危险因素,及时干预,可有效降低母婴死亡率。
...........................
2孕妇非稳态负荷偏高将增加不良妊娠的发生风险
非稳态负荷(Allostatic Load,AL)是表示机体神经内分泌、免疫、心血管和代谢等系统指标失调的复合指数,它表示机体在慢性应激暴露下所经历的持续累积磨损,这种累积的生理失调对身心健康有普遍的影响[7]。作为反映慢性压力的客观指标,AL比传统的主观压力和单个生物标志物更好地预测不良健康结局。一方面,关于压力对生殖健康影响的研究多使用主观方法测量压力,而非从生理角度衡量压力多层性质,从而可能影响对不良妊娠结局的预测[8]。AL作为反映慢性压力的客观指标,作为疾病早期前兆的更强指标,已被用于预测围产期母婴健康、男性冠心病发病率、老年灰质体积和白质完整性及普通人群的全因和特因死亡率[9-13]。另一方面,与单个生物标志物相比,综合多系统生物标志物的AL可以预测发病率和死亡率[14]。
在急性压力下,下丘脑-垂体-肾上腺(HPA)轴释放的激素可以提高心率和血压、促进葡萄糖的产生和引起免疫反应以应对压力,维持机体稳定状态[13]。在慢性压力下,这种生理应激反应过度激活会对身体造成累积磨损,进而引起与应激相关的临床疾病[7]。妊娠本身作为一种慢性而又强烈的应激源。一方面,妊娠引起的身体激素水平、各器官功能负荷、睡眠质量等改变对生理功能产生影响[15, 16]。另一方面,职场上的显性和隐性歧视、多重社会角色压力以及妊娠期易发生抑郁和焦虑等社会心理方面的变化[16]。发生于胚胎发育关键时期的社会心理应激导致宫内环境变化,将影响整个胚胎的发育,可增加子代先天性畸形、低出生体重、早产、流产等不良妊娠结局的发生[16]。
因此,基于不良妊娠结局的危害性、AL对不良妊娠结局的影响,为防止妊娠期女性在面对生物-心理-社会的慢性应激时发生不良妊娠结局,有必要从AL角度,加强孕产妇妊娠风险评估,及早发现及干预影响母婴健康的危险因素。
........................
第二章 研究对象与方法
1研究对象
本研究为前瞻性研究设计,采用方便抽样法,于2021年11月至2022年11月分别在安徽省某妇幼保健院、某三级甲等综合性医院产科门诊招募符合纳入和排除标准的妊娠期女性,由调查人员向其说明研究目的、内容、获益及需要配合的过程,得到知情同意后,分别在孕≤14周(T1)、孕23~27周(T2)、孕30~34周(T3)对孕妇进行问卷调查、体格检查和实验室检查。
纳入标准:①年龄≥18岁;②自然受孕,单胎;③在调查医院产检、分娩者;④思维清晰,表达正常;⑤知情同意。
排除标准:①妊娠前有基础疾病:心脏病、高血压、糖尿病等;②既往有严重精神病史者。
剔除标准:①不明原因流产或胎死宫内者;②不在调查医院继续产检、分娩者;③主动退出研究者。
护理论文怎么写
......................
3方法
3.1非稳态负荷评价方法
3.1.1体格检查
身高、体重、血压和腰围的检查结果从孕妇保健手册的记录中获得。采用脉搏士电子血压计(型号:MJ150f)测量血压;采用身高和体重一体机测量身高和体重。参与者脱去鞋子和较重的衣物,身体挺直。采用精确到cm的卷尺测量腰围,腰围测量是以肚脐为准,水平绕腹一周。体重和腰围的测量均精确到0.1cm。体质指数(kg/m²)=体重(kg)/身高²(m²)
3.1.2实验室检查
护士于早上10点前采集空腹血液标本(参与者至少空腹8小时),送往医院检验科检测。所有测量都是由受过培训的工作人员完成的,仪器在工作期间定期校准。由于2所调查医院的检测设备不同,故本研究分别用迪瑞全自动五分类血细胞分析仪(型号:BF-6800)和日立全自动生化分析仪(型号:日立7600)检测高敏C反应蛋白;分别采用贝克曼库尔特全自动生化分析仪(型号:AU-5800)和日立全自动生化分析仪(型号:日立7600)检测空腹血糖、高密度脂蛋白和总胆固醇。
3.1.3非稳态负荷评分
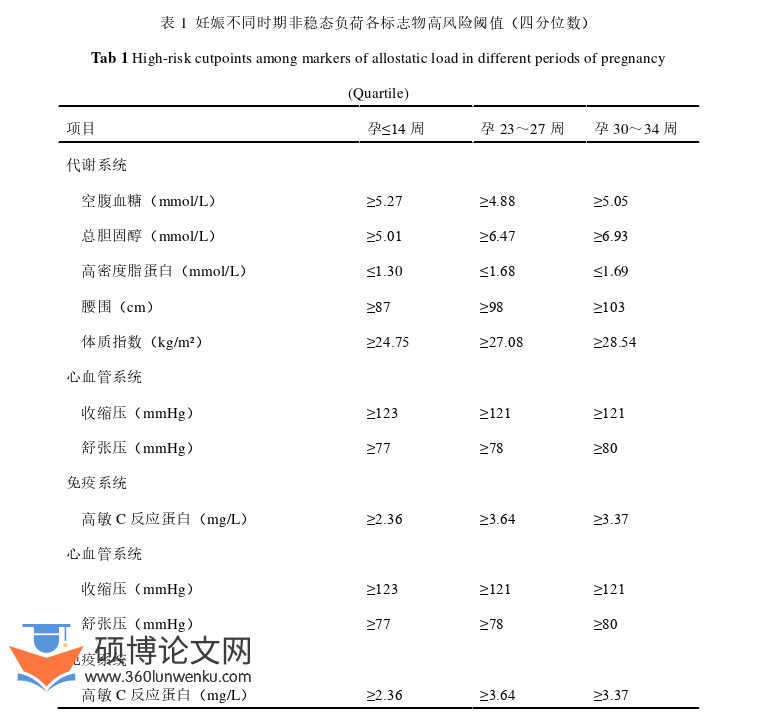
根据既往研究[23,46,47],采用三个生理系统的8个生物标志物来评估AL得分。代谢系统标志物包括高密度脂蛋白、总胆固醇、体质指数、空腹血糖和腰围。心血管系统标志物包括收缩压、舒张压。免疫系统标志物包括高敏C反应蛋白。除了高密度脂蛋白以下四分位数为高风险,其它生物标志物以上四分位数为高风险。高风险记为“1”分,低风险记为“0”分,最后将各标志物的分值相加得到总AL得分。根据文献回顾,当AL临界值为3或4分时与发病率和死亡率有关[48]。因此,本研究在妊娠不同时期以AL≥3分为高AL。本研究妊娠不同时期生物系统标志物高风险阈值分别根据孕≤14周、孕23~27周和孕30~34周各标志物的四分位数进行计算,不同孕期各标志物高风险阈值见表1。
..............................
第三章 研究结果 .................................. 25
1 社会人口学和产科资料 ........................... 25
1.1 随访完成情况 ................................... 25
1.2 社会人口学和产科资料 ........................ 25
第四章 讨论............................. 38
1 非稳态负荷及其标志物的变化情况 ................... 38
2 非稳态负荷影响因素 ............................ 39
第五章 结论................................. 41
第四章 讨论
1非稳态负荷及其标志物的变化情况

护理论文参考
本研究在孕≤14周、孕23~27周和孕30~34周分别有34.0%、35.3%和32.7%的女性处于高AL组(AL总分≥3分),这略高于Morrison等人对1138例美国孕期女性调查结果的31.47%(AL总分>4)[31]。本研究在孕≤14周、孕23~27周和孕30~34周女性的AL平均值分别为(2.06±1.68)分、(2.07±1.84)分和(2.07±1.68)分,这高于Hux等人在美国匹兹堡对103例孕10~14周女性AL调查的(0.71±0.52)分[36],但低于Morrison等人调查的AL平均值2.75分[31]。过去研究指出,种族[61]、居住环境[62]、社会经济状况[63]等因素与AL有关。这也可能解释了本研究对AL的调查结果与美国人群的AL调查结果存在差异的原因。此外,不同研究中AL的生物标志物不同、对AL计算方法的差异等原因也可能影响国内外AL调查结果的差异。这也表明有必要建立更准确和统一的AL计算方法以利于不同研究之间的比较和分析。
研究结果显示,组成AL的生物系统标志物在孕≤14周、孕23~27周和孕30~34周是动态变化的。既往研究也指出心血管、代谢、神经内分泌和炎症系统在妊娠期间会发生生理性变化[36]。因此,本研究生物系统标志物阈值分别根据孕≤14周、孕23~27周和孕30~34周的生物标志物四分位数进行计算,以更好反映各个孕期的高风险AL人群。本研究结果显示孕23~27周(孕中期)和孕30~34周(孕晚期)的高敏C反应蛋白高于孕≤14周。Skarżyńska等[64]也指出孕中期和孕晚期的C反应蛋白高于孕早期。研究结果指出孕23~27周和孕30~34周总胆固醇和高密度脂蛋白水平均高于孕≤14周,且孕30~34周的总胆固醇高于孕23~27周。既往多有研究已指出血脂随着孕期的进展呈上升的趋势[65]。本研究结果显示孕23~27周和孕30~34周的血糖低于孕≤14周,孕30~34周略高于孕23~27周。既往研究对孕期女性的调查结果也指出,随着妊娠进展到孕中期,血糖水平呈下降趋势,到孕晚期时血糖呈上升趋势,孕中期的血糖水平最低[66]。
.................................
第五章 结论
本研究使用反映客观压力的生物学数据,纵向调查孕≤14周、孕23~27周和孕30~34周女性的AL及其影响因素。结果显示,构成AL的各系统标志物娠的进展是动态变化的。妊娠及早发现和预防高AL,有利于降低孕妇随着妊娠进展发生高AL的风险。根据广义估计方程分析结果,办事人员、专业技术人员比无业孕妇的高AL可能性更低;抑郁情绪是AL的危险因素;睡眠时长≥9小时是AL的保护因素。孕期AL水平受到社会经济(职业状况)、心理(抑郁情绪)和行为因素(睡眠时长)的影响。这表明关注孕妇职业上的不平等、改善抑郁情绪和睡眠状况有助于降低妊娠期女性生理系统磨损的风险,促进母婴健康。
参考文献(略)
