本文是一篇医学论文,本研究基于独立危险因素构建的预测胃癌患者术后早期合并骨质疏松症的列线图模型具有良好的区分度和准确度。
材料与方法
1 研究对象

医学论文怎么写
回顾性收集2018年1月至2021年7月于我院因胃癌行胃切除术患者,经过纳排标准筛选后共纳入243例(同第一部分实验组)。根据CT复查时间间隔分组,间隔时间约3个月者有105例,为超早期组;间隔时间约6个月者有138例,为早期组。
1.1 纳入标准
(1)经病理证实为胃腺癌患者; (2)胃癌行切除术前一周内于我院行CT检查且手术后三个月内和(或)六个月内于我院进行CT复查者; (3)在手术前或手术后行化疗者; (4)有完整手术前、后一般资料及生化检验数据等临床资料者。
1.2 排除标准
(1)年龄<18岁者; (2)术前即被确诊为骨质疏松者; (3)术前及术后发现胃癌发生转移或复发者; (4)严重的肝脏和肾脏疾病者; (5)有骨质疏松症药物治疗史者; (6)患有其他癌症者; (7)患有严重并发症和(或)影响骨代谢的内分泌疾病; (8)术前使用过糖皮质激素、促性腺激素释放激素类似物、芳香化酶抑制剂、噻唑烷二酮类药物等可能对骨密度产生影响的药物; (9)并发严重影响骨密度疾病(如甲状腺功能亢进、库欣综合征、甲状旁腺功能亢进、类风湿关节炎、克罗恩病、溃疡性结肠炎等)的患者。
.........................
2 检查方法及图像分析
2.1 检查前准备
同第一部分。
2.2 检查仪器
符合研究标准的患者行胃切除术前及术后所使用CT扫描设备为Discovery 750 HD CT(GE医疗,德国)和SOMATOM Force CT (西门子医疗,德国)。
以上两种CT扫描仪均具有Mindways QCT Pro系统。
2.3 检查方法及扫描参数
同第一部分
2.4 骨密度测量 同第一部分
2.5 腹部内脏脂肪含量测量
腹内脂肪含量通过Mindways公司专用定量CT工作软件QCT-PRO v6.0进行测量,根据QCT-PRO操作手册选择并测量L2椎体所在的轴位断层平面,使用软件里的“tissue composition”功能,即可获取腹部内脏脂肪面积。QCT-PRO扫描分析软件使用阈值分割方法,将扫描平面内的腹部脂肪总量标为蓝色(图2.1)。通过自动勾勒出腹壁肌肉的外缘(图2.1中的绿色封闭曲线),总脂肪被分为内脏脂肪区(绿色封闭曲线内的脂肪区)和皮下脂肪区(绿色曲线外的脂肪区)。这种测量方法所获取的腹部内脏脂肪含量单位是cm2。
..............................
结果
1 一般资料
本研究共纳入 243 例行胃切除术且术前、术后影像资料完整的患者,其中超早期组105例,早期组138例。超早期组平均复查间隔时间为(98.5±14.1)天,早期组患者平均复查间隔时间为(182.7±24.2)天。超早期组中男性77例,女性28例,男女比例为2.75:1;105例超早期组患者平均年龄为(59.1±9.1)岁,该组患者年龄最大为76岁,最小为23岁;平均术前BMI为(24.0±3.0)kg/m2,其中最大BMI为33.4kg/m2,最小为16.0 kg/m2。超早期组患者中住院时间最长为39天,最短有10天,平均住院时间为(20.6±5.4)天。早期组中男性110例,女性28例,男女比例为3.93:1。早期组患者平均年龄为(58.9±8.5)岁,年龄范围为31 84岁;平均术前BMI为(23.9±3.0)kg/m2;平均住院时间为(20.7±8.1)天。
所有患者按有无吸烟史被分为从未吸烟和既往吸烟两类。超早期组105名患者中34人曾于手术前存在吸烟史,71人从未吸烟;根据手术前一周内血清血红蛋白浓度,将患者分为贫血组和非贫血组,33人在手术前被诊断为贫血,72人血清血红蛋白浓度正常;根据手术切除部位,我们将其分为全胃切除术和部分胃切除术两种。43例接受了全胃切除术,而余62例接受了部分胃切除术;该组所有患者的化疗方式:29例接受了新辅助化疗,76例接受辅助化疗。
.....................
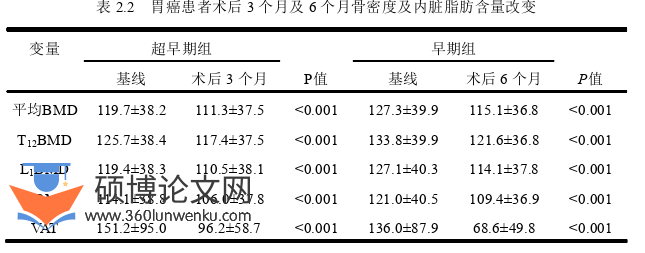
2 与基线资料相比,胃癌患者术后3个月及6个月骨密度改变
超早期组患者平均骨密度较基线骨密度下降了约7.0 %,差异具有统计学意义(P < 0.001);且超早期组患者的T12、L1、L2椎体骨密度均明显低于各椎体基线骨密度,差异均具有统计学意义(P < 0.001)。
早期组患者平均骨密度在术后6个月内平均降低了约12.6mg/cm3,较基线骨密度下降了约9.6 %,差异具有统计学意义(P < 0.001)。与手术前相比,术后六个月T12、L1和L2椎体骨密度均明显下降,其中以L1椎体为著。两组患者手术前后内脏脂肪含量(VAT)均具有明显差异(P < 0.001)。
医学论文参考
................................
结 果....................................20
讨 论.........................................25
结 论....................................29
讨论
本回顾性研究探讨了胃癌手术后3个月和6个月的骨代谢变化及其危险因素。结果显示,与基线骨密度相比,胃癌患者术后3个月和6个月的平均骨密度及T12、L1、L2椎体骨密度均明显下降。在这项研究中,笔者发现胃癌患者术后3个月的骨质流失明显受年龄、既往吸烟和住院时间的影响,而胃癌患者术后6个月的骨质流失则明显受年龄和全胃切除术的影响。本研究构建的列线图预测模型的AUC分别为0.858、0.807,这提示该列线图预测模型具有良好的区分度。同时校准曲线也显示出列线图模型预测概率与实际发生概率具有较好的一致性。
有研究报道,在胃切除术组中,从基线到随访32.6个月,腰椎骨密度下降百分比为7.17 %,股骨颈的骨密度下降百分比为6.30 %,全髋关节的骨密度下降百分比为3.49 %[48]。由此可见胃切除术后的骨质流失幅度是相当大的。先前一项关于胃旁路术治疗肥胖症的研究发现,胃切除术后9个月的腰椎和全髋关节的骨丢失率分别为3.3 %和7.8 %[49],以上研究结果与本研究结果相似。一项前瞻性研究[28]表明,骨丢失发生在胃切除术后早期,这与我们的研究结果一致。本研究评估了胃癌患者术前及术后的骨密度,发现超过一半的患者在胃切除术后6个月甚至3个月即出现骨量减少或骨质疏松。因此,笔者认为半数以上的患者在胃切除术后6个月内可能需要改善骨量减少或骨质疏松的药物治疗。我们的研究结果很有可能有助于讨论什么时候应该开始对胃切除术患者的骨代谢进行检测和治疗。
...........................
结论
1.与术前基线骨密度相比,早在胃切除术后3个月骨密度即出现明显下降。因此,早期强化监测计划和管理计划来预防胃切除术后骨质疏松及骨折是必要的。
2.年龄较大、既往吸烟及住院时间较长是胃癌患者术后3个月内合并骨质疏松的独立危险因素。
3.年龄较大和全胃切除术是胃癌患者术后6个月内合并骨质疏松的独立危险因素。
4.本研究基于独立危险因素构建的预测胃癌患者术后早期合并骨质疏松症的列线图模型具有良好的区分度和准确度。
参考文献(略)
