本文是一篇护理论文,本研究关注了胃肠道肿瘤患者的特点,观察在此类患者中应用隧道式PICC与常规PICC置管方式并发症的区别,并于置管后4个月开展定期随访,促进隧道式PICC在临床的应用,减少导管相关并发症的发生率,进而降低医疗费用。
前言
1 研究背景
1.1 胃肠道肿瘤流行病学概况
胃肠道肿瘤是常见的消化系统恶性肿瘤,全球胃肠道肿瘤的发病率及死亡率均呈上升趋势[1]。据2020年全球癌症统计数据显示[2],胃肠道肿瘤的新增患病率为29.69/10万,新增死亡率为16.85/10万。在我国,2022年胃肠道肿瘤新增患病率为11.02/10万,新增死亡率为4.53/10万,新增患病率和新增死亡率均位列恶性肿瘤前五位,已成为威胁人类生命健康的重要疾病,其中成年人口数量的扩增和人口老龄化是癌症死亡人数攀升的关键因素[3],国家每年的负担超过2200亿元[4],凸显了癌症防控与治疗的紧迫性与重要性。手术治疗以切除病变组织为主,是胃肠道肿瘤的主要治疗方法[5],放化疗作为术后辅助治疗及姑息性治疗的重要手段,在提高患者的生存率和生活质量方面具有重要意义。胃肠道肿瘤患者由于早筛意识差,多数患者确诊时分期较晚[6, 7],常需进行阶段性、间歇性、多周期的化疗[8],化疗药物具有较大的细胞毒性及较强的刺激性,通过外周静脉输注化疗药物易损伤血管壁的完整性,导致药物外渗、疼痛、静脉炎等,可在数小时、数天或数月内造成严重的组织损伤[9],更有甚者可发生局部皮肤坏死,加剧患者痛苦、诱发负面心理情绪、降低生活质量,同时增加护理人员的工作负担与压力[10]。另外,胃肠道肿瘤患者体质指数、手臂围度较其他肿瘤患者偏低,在化疗药物的作用下,易出现食欲不振、恶心、呕吐等不良反应[11],造成脂肪的大量丢失,存在营养不良的风险。因此,做好胃肠道肿瘤患者合理的静脉通路的选择与管理是确保顺利治疗的关键[12],旨在有效地改善患者的预后情况和营养状态[13]。
.......................
4 伦理控制
本研究已成功获得河北医科大学第四医院医学伦理委员会的正式审核并批准(伦理批件号:2021144)。研究的实施严格遵循了自愿参与、信息保密及无害性等伦理准则。在获取患者明确的知情同意后,方可开展所有既定程序,每位参与者均需在书面知情同意书上签字确认,且患者保留在任何阶段退出研究的权利。研究期间,一切可能触及患者隐私及信息安全的数据均会得到严密的保护。
................................
结果
1 人口学特征比较
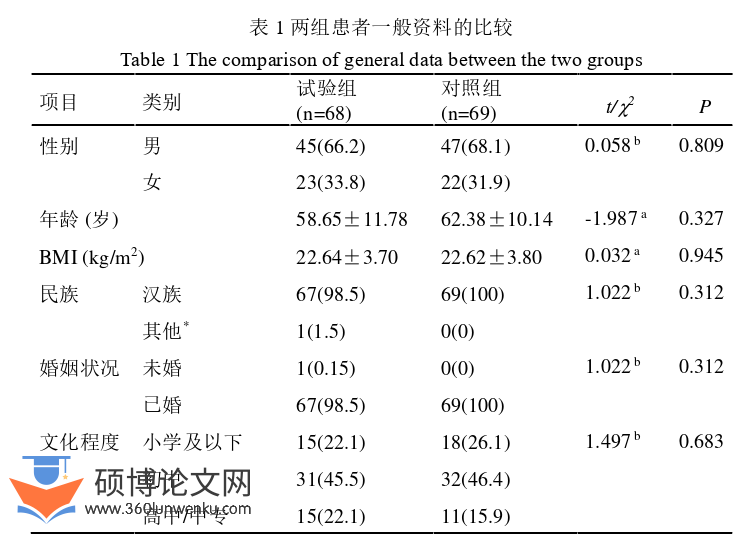
共有138例符合条件的胃肠道肿瘤患者被纳入研究,试验组脱落1例,最终137例完成研究,其中试验组68例,对照组69例。对两组患者的性别、民族、婚姻状况进行比较,结果显示,差异均无统计学意义(P>0.05),两组在此三项特征具有可比性。关于年龄和BMI,两组数据均呈现正态分布特征,故采用独立样本t检验进行组间比较,结果显示,两组在年龄和BMI方面的差异均无统计学意义(P>0.05),确保两组在年龄和BMI的可比性。针对文化程度、疾病类型、置管史、既往史、手术史、吸烟史以及血液检查指标等变量,采用R×C检验或四格表的卡方检验进行统计分析,研究结果显示,这些变量在两组间的差异均不具有统计学意义(P>0.05),再次验证了两组患者在以上方面的可比性,见表1。
护理论文怎么写
........................
2 患者的置管相关情况
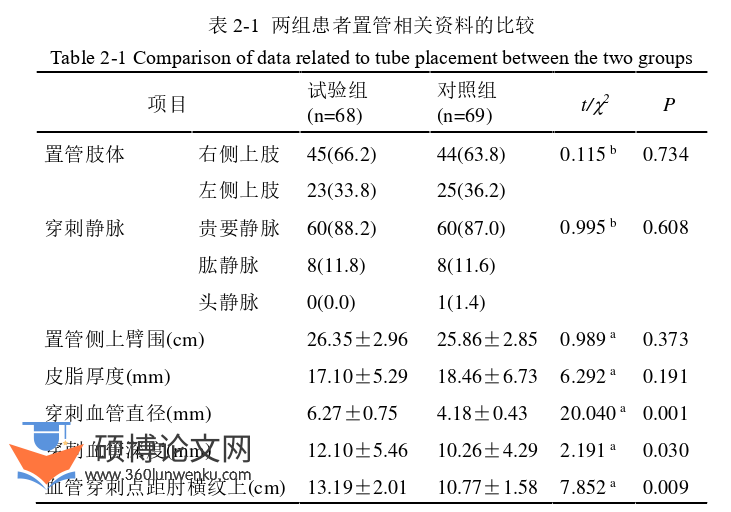
全部患者均因化疗需要接受置管,多数选择在右侧上肢穿刺,占比达到65.0%,同时,血管的选择多以贵要静脉为主,比例高达87.6%;穿刺肢体臂围平均为(26.11±2.91)cm;穿刺血管直径平均为(5.22±1.21)mm,穿刺血管深度平均为(11.18±4.88)mm,血管穿刺点距肘横纹上长度平均为(11.98±1.80)cm;导管出口距肘横纹上长度平均为(10.27±1.78)cm,实际置入导管的长度平均为(40.19±2.99)cm(隧道式PICC置入长度=导管置入血管长度+隧道长度);穿刺次数多为1次(91.24%);经X片定位导管尖端位置多为右8后肋(51.82%),其次是7肋(43.80%)。单因素分析提示,两组在穿刺肢体、穿刺静脉、置管侧上臂围、皮脂厚度、导管出口距肘横纹上距离、总置入长度、导管尖端位置无明显统计学差异(P>0.05);由于置管方式的不同,两组在穿刺血管直径、穿刺血管深度、血管穿刺点距肘横纹上距离、穿刺次数等方面差异显著(P<0.05),见表2-1。
护理论文参考
..............................
结果·····································25
讨论································35
结论········································42
讨论
本研究聚焦于胃肠道肿瘤患者,旨在探讨隧道式PICC置管技术在减少导管留置期间并发症发生率方面的有效性,在不增加疼痛的同时,提高患者的舒适度。本研究共纳入138例胃肠道肿瘤患者,试验组脱落1例,最终137例患者完成研究。分析结果显示,隧道式PICC置管技术可在不增加术中出血量、操作时间及疼痛的同时,提高一针穿刺成功率,降低导管移位、导管相关性血流感染、置管后24h渗血渗液及导管相关性血栓的发生率,值得在临床推广应用。通过对一项单中心回顾性研究[43]的分析,进一步确认了采用隧道式PICC置管技术可显著降低患者并发症的发生风险,与本研究结论基本一致;另一项临床研究发现,PICC的并发症发生率为48.1%[44],近半数患者出现了导管相关并发症,从而在某种程度上支持了本研究结果的可靠性。本研究过程中,所有患者均接受化疗,且有2/3以上的患者处于肿瘤晚期,可能是PICC相关并发症高于其他研究的主要原因。这将推动隧道式PICC置管技术的应用和发展,使其推广价值得到进一步的提升。具体分析如下:
1 隧道式PICC置管技术对主要结局指标的影响
1.1 隧道式PICC置管技术降低了导管移位的发生率
本研究表明,隧道式PICC置管技术的应用显著降低了导管移位的发生率,有效提升了置管技术的稳定性与安全性,这与Xiao[45]、Dai[46]、郭亚茹[47]和韦洁静[48]等的研究结论一致。学者们一致认为,患者在置入PICC导管后因剧烈活动、夏季汗液分泌较多、维护不及时等原因导致导管在穿刺点内外移动,而导管移位常发生于穿刺点未愈合的首月内[49]。创建皮下隧道,可将导管出口位置迁移至远离血管穿刺点的部位,从而增强了导管与皮下组织的剪切力与摩擦力,使导管不易在穿刺点内外移动[50],提升了导管的稳定性,减少了导管移位的概率;此外,皮肤组织的自然收缩及结缔组织的包裹效应也对导管起到了稳固作用,通过限制导管的活动范围,进一步降低了导管发生移位的风险,这一发现与 Giustivi D等[51]研究结果一致。
护理论文参考
.................................
结论
1. 研究结论
本研究对胃肠道肿瘤患者应用隧道式PICC置管技术与常规PICC置管技术的并发症进行了深入的对比分析,预测并解释了导管移位的影响因素,研究得出以下结论:
(1)胃肠道肿瘤患者应用隧道式PICC置管技术的并发症发生率较常规PICC低,在降低导管移位、导管相关性血流感染及导管相关性血栓的发生率等方面具有优势,值得在临床推广应用;
(2)隧道式PICC置管技术可在不增加术中出血量、操作时间及疼痛的同时,提高一针穿刺成功率,降低置管后24h渗血渗液的发生率,提高患者的舒适度;
(3)置管护士应提高对PICC移位的重视程度,应用PICC置管技术时建议考虑患者的BMI值,开展针对性的预防及管理措施,可能降低并发症的发生率,提高患者的满意度。
参考文献(略)
